大腸カメラとは
大腸カメラとは、スコープを肛門から挿入し、直腸・大腸・小腸の一部を観察する検査です。
大腸カメラで、大腸ポリープ・大腸がん、腸の炎症・出血などを直接、確認できます。
また、検査中に発見したポリープや早期がんの切除、組織の採取(生検)などが可能です。
大腸カメラは、40歳以上で大腸がん検診として実施される「便潜血検査」で陽性となった場合、精密検査として行われます。
近年、10〜30歳代の若い方でも、出血するポリープを切除するケースが増えています。
大腸カメラのイメージで「痛そう」・「つらそう」・「苦しそう」といった印象を持たれたり、実際に過去に検査をして、そのような経験をされた方も少なくないと思います。
これらの不安を少しでも解消するために、当院では、「安全で苦痛のない大腸カメラ検査」の実現を追求しています。
大腸カメラに関して、費用や検査前日の食事などの細かい情報まで、消化器病専門医・内視鏡専門医・胃腸科専門医・大腸内視鏡スクリーニング認定医である院長が、分かりやすく・詳細に解説していきます。
大腸カメラの対象となる方
下記に記載されている
①現在、以下のような症状がある方、
②大腸がんのリスクがある方
の項目に該当するものがある場合、大腸カメラを受けた方がいい人になります。
1現在、以下のような症状がある方
- 以前から、腹痛、下痢、血便を繰り返している
- 最近、便が細くなってきた
- お腹が張る感じや違和感を感じる
- 便に血が混じっているような気がする
- ここ2, 3ヶ月で、4,5 kgの急激な体重減少がある
- 最近ストレスを感じるようになり、お腹の調子が悪い
- 若いときから緊張すると、お腹を下してしまう
- 思春期頃から、繰り返す下痢、腹痛、発熱がある
- 肛門の痛み・違和感、慢性的な微熱がある
- 下血することがある
少し様子をみて症状が改善したり、市販薬を内服して症状が改善した場合でも、腸の炎症やポリープ・がんなどが存在している可能性があり、注意が必要です。
少しでも気になったタイミングで、大腸カメラを受けるようにしましょう。
大腸カメラの検査時間
検査時間は通常、10~15分です。
組織を採取したり、ポリープを切除した場合、5~10分延長します。
当院の大腸カメラ「7つの特徴」
当院の大腸カメラ検査には、7つの特徴があります。
患者様が、「安心して・苦痛のない大腸カメラ検査」を受けられる環境の実現に取り組んでいます。
- 鎮静剤を使用した「痛み・苦しさを抑えた検査」
- 「内視鏡AI(人工知能)」を搭載した大腸カメラ
- 朝から行える「モーニング大腸カメラ」
- 日帰りでのポリープ切除が可能
- 年間 3,000件以上の内視鏡検査実績
- 胃・大腸カメラ両方の同日検査が可能 (おすすめです)
- 先端フードを使用しないことで、広い視野を実現
「どんなに小さなポリープや変化も見逃さない」
当院の大腸内視鏡検査の特徴について、1つずつ詳しく説明していきます。
1.鎮静剤を使用した「痛み・苦しさを抑えた検査」
当院では全例に「鎮静剤」を使用して、しっかりと眠った状態を確認した上で、大腸カメラを行っております。
検査前に、点滴の鎮静剤(静脈麻酔)を、患者様の年齢・体重・持病・内服薬などを考慮して、投与する薬の種類や投与量を個々に調整しています。
また、検査中に万が一、起きてしまった場合でも、鎮静剤を適宜追加していくことで、痛み・苦しさを抑えた内視鏡検査を追求しています。
2.「内視鏡AI(人工知能)」を搭載した大腸カメラ
当クリニックでは、内視鏡にAI(人工知能)を搭載した大腸カメラを使用しています。
また最新の内視鏡システムの導入により、大学病院レベルの高精細な画像・診断を可能としています。
AIが病変を瞬時にリアルタイムで検出することで、より確実にポリープやがんを発見でき、大腸ポリープや早期大腸がんの病変の検出を向上させます。
AIを用いた画像認識機能を用いることで、大腸がん・直腸がんをより高い精度で検出し、早期発見・早期治療が行えるように取り組んでいます。
※当院では全例、AI(人工知能)搭載した大腸カメラで、検査を行っております。
3.早朝から行える「モーニング大腸カメラ」
当院では、早朝・午前中のモーニング大腸カメラ検査が行なえます。
そのため、その日の午後から仕事復帰することができ、家事や子供の送り迎えなどに支障をきたすことなく検査が行えます。
日中は仕事や家事で忙しい方々に、検査を受けやすい体制・環境づくりに尽力しています。
4.日帰りでのポリープ切除が可能
当院では2センチ以内のポリープであれば、発見した時点で切除が可能です。
他院では入院治療となるポリープであっても、十分な安全を考慮したうえで切除していきます。
入院が不要で、検査と切除が同日に行えることで、患者様の金銭面での負担・時間的な負担を軽減できます。
また、「ポリープを腸の中に残すことによる不安」を抱えることなく、安心してお帰りいただけます。
ポリープの切除後に何か不安なことがあれば、当院の公式LINEアカウントよりチャット形式での相談も可能ですので、お気軽にご相談下さい。
5.年間 3,000件以上の内視鏡検査実績
内視鏡専門医、消化器病専門医、胃腸科専門医、大腸内視鏡スクリーニング認定医を取得しており、大腸カメラの挿入・診断・治療において、数多くの検査経験があります。
過去のさまざまな経験を生かして、質の高い・安全な内視鏡検査を実施しています。
過去5年間の内視鏡件数実績
- 胃カメラ検査実績 10,281件
- 大腸カメラ検査実績 6.041件
対象期間:2019年4月 〜 2023年3月
| 胃カメラ | 大腸カメラ | 内視鏡手術 | |
|---|---|---|---|
| 2019年 | 2121件 | 1283件 | 2666件 |
| 2020年 | 1790件 | 1003件 | 1525件 |
| 2021年 | 1981件 | 1123件 | 1541件 |
| 2022年 | 2187件 | 1304件 | 2752件 |
| 2023年 | 2202件 | 1328件 | 2788件 |
6.胃・大腸カメラ両方の同日検査が可能(おすすめです)
胃・大腸カメラ同日検査が可能です。
同日に検査が受けられるため、検査時間を短縮でき、患者様の身体への負担、金銭面での負担、時間的な負担を軽減できます。
日々忙しく働く方々や、家事でなかなか時間を作れない方々に、安心して検査を受けて頂けるよう、そして、気軽に効率よく検査を受けて頂けるような取り組みを行っています。
7.先端フードを使用しないことで、広い視野を実現
「どんなに小さなポリープや変化も見逃さない」
大腸カメラでは、「先端フード」とよばれるカメラの先端につけるキャップのようなものがあります。
このキャップを内視鏡に装着することで、カメラの挿入がしやすくなるというメリットがあります。
しかし、周りの視野がせまくなるというデメリットがあります。
当クリニックでは、「軸保持短縮法」という挿入方法により。腸に負担なくスムーズな挿入を行うことで、先端アタッチメントなしでの大腸カメラ検査を実現しています。
これにより、広い視野での大腸の観察が可能となり、どんなに小さなポリープや変化も見逃さず、患者様に安心を提供できるよう尽力しております。
(※出血量が多い場合は、出血部位を特定しやすくするために、あらかじめ先端アタッチメントを装着して検査を行います。)
盲腸の観察(先端フードあり)
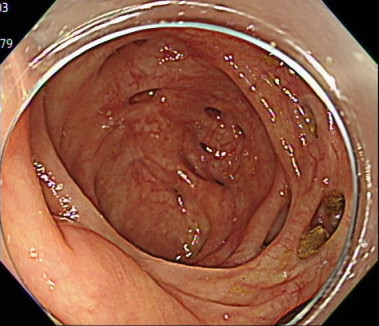
盲腸の観察(先端フードなし)
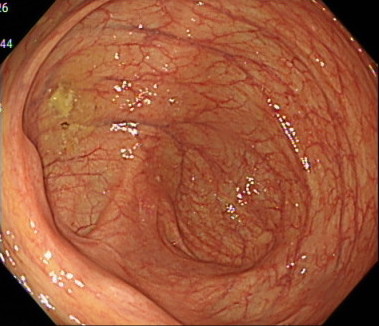
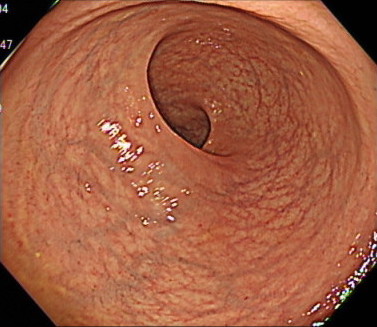
直腸の観察(先端フードあり)
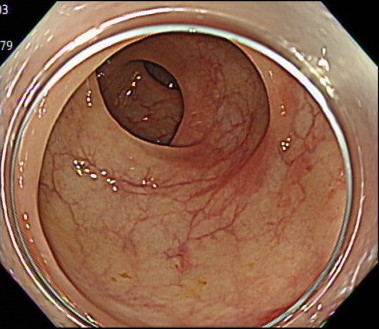
直腸の観察(先端フードなし)
大腸カメラ検査の流れ
実際の検査の流れ
(検査前日・検査当日・検査後)
大腸カメラを行う際、あらかじめ下剤や内服薬を服用していただき、腸のなかを便のない状態にしてから検査をします。
検査前日〜検査後の流れ・注意事項を説明していきます。
| 前日の21時まで | 消化の良いものを食べます。 前日の21:00以降は絶食となります。 ※食事の詳細に関しては、検査前日の食事内容をご参照ください。 |
|---|---|
| 前日の寝る前 | 寝る前にピコスルファートを内服します。 ※便秘の方は下剤が追加される場合があります。 |
| 当日朝 | 朝6時ごろ(検査の3, 4時間前)から下剤を飲んでいただきます。 |
| 検査中 | 静脈麻酔である鎮静剤の点滴を行い、眠ったことを確認してから検査を開始します。 途中で起きてしまった場合は、鎮静剤を追加して、苦痛なく検査を受けれるよう工夫しています。 ※異常がない場合は、検査時間は10分ほどです。 |
| 検査後 | 検査後は水分補給のために点滴を行い、安静にします。 専用のリカバリールームにてごゆっくりとお休み下さい。 個人差がありますが、検査後15~30分ほどで目が覚めます。 覚醒後、着替えていただき医師より結果説明を受けます。 |
| お会計 | お会計を済ませたらお帰りいただけます。 大腸カメラを受けた方には、検査後に カップ式自販機による スープもしくはジュースを1杯、 無償提供しております。 |
検査前日に下剤を飲まずに、
検査当日の朝から下剤を服用して行う大腸カメラ(サルプレップ【1日法】)もあります。
また、早朝・午前中から検査を行う
モーニング大腸カメラもあります。
お気軽にご相談ください。
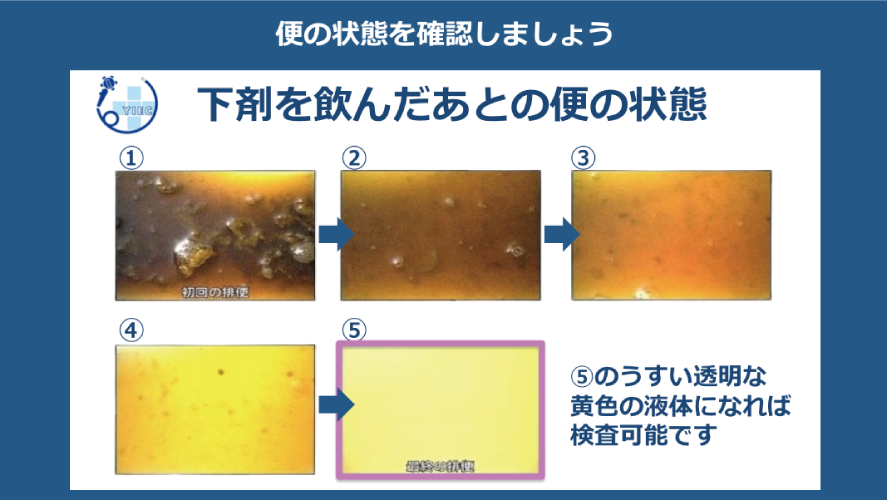
大腸カメラ検査を行うまでに腸内を綺麗にする必要があります。
大腸のなかが綺麗になった目安は、
便が白色透明もしくは薄い黄色透明の水様液(尿のような液体)です。
このになるくらいまで、排便するようにしましょう。
診察の際に、内視鏡検査のカラー画像を添付した内視鏡レポートをお渡しします。
当院でWEB予約もしくは、LINEお友達登録をして、クレジットカードを登録されている方は、診察後の会計を待つことなく、そのまますぐにご帰宅が可能です。
内服薬や喘息・アレルギーのある方は事前に申し出てください。
大腸カメラ検査に関するご不明点は、
よくある質問 Q&Aをご確認下さい。
選べる下剤で安心 「カスタマイズ下剤」
「下剤の飲む量が多くてつらい」、「下剤の味が好みではなく、飲みづらい」といった患者様の声をよく耳にします。
当院では、こうしたご意見を反映し、下剤を豊富に取り揃えて、「患者様一人ひとりのニーズに合った下剤」をご用意しております。
下剤の選択肢を増やすことで、患者様に少しでも、安心して・ストレスなく検査を受けていただけるよう取り組んでおります。
当院で選択できる下剤の一覧を、以下にお示しします。
当クリニックで使用できる下剤の一覧

※下剤や水分量はおおよその目安で、飲む量には個人差があります
下剤の解説に関しては、選べる下剤で安心「カスタマイズ下剤」をご覧ください。
検査前日の食事内容について
検査前日は消化に良いものを食べるようにして下さい。
具体的な食事内容は以下の通りです。
検査の3日前からの食事の内容としても、ご参照ください。
| ○消化の良いもの (おすすめする食べもの) |
✕消化の悪いもの (食べないほうがいいもの) |
|---|---|
|
|
検査前日の検査食も用意しています
検査前日の食事が不安であったり、自分で料理するのが面倒だという方には、当院で検査食を準備しております。
電子レンジでチンするだけですので、ご飯や素うどんと併用してご利用頂くと便利です。
当院スタッフにお気軽にお申しつけ下さい。
検査後の注意点
自動車・バイク、自転車などの運転は控えてください。
鎮静剤の使用により、目が覚めたあとも少しボーっとしています。
検査した日は1日間、運転を控えてください。
検査後の食事について
大腸カメラ検査を行ったあと、1時間は食事や水分を控えてください。
その後は特に制限はありませんが、大腸のなかは空っぽの状態であり、突然脂っこいものを食べてしまうと腹痛や下痢をきたす可能性があります。
まずは、消化の良いうどんや刺激の少ないものから食べるようにしましょう。
ポリープを切除した方の注意点
ポリープを切除した方は、出血しやすい状態であるため、以下の点に注意して下さい。
- アルコールは1週間禁止です。
- 腹圧がかかるようなこと(ウォーキング・ジョギング・ダンス・重労働・重いものを持つなど)は1週間しないでください。
- ポリープ切除後1週間は、入浴は汗を流す程度にして、長風呂はしないでください。
- 検査後1週間はなるべく消化のよい食事を心がけましょう。(上述の検査前日の食事内容についてをご参照ください。)
もし万が一、肛門から出血があった場合には、当院の公式LINEアカウントより、お気軽にご相談下さい。
安全で痛みのない検査を行うための「3つの工夫」
大腸カメラで、「つらい」・「痛い」・「苦しい」といったイメージがあったり、過去にそういった経験を実際にされたことがある方がいらっしゃると思います。
大腸カメラで痛い人の特徴として
①腸がもともと長い方
②腸が伸びやすい方
③手術などの影響で癒着がある方
が挙げられます。
私も大腸カメラを鎮静剤を使用せずに、検査を経験したことが数回あります。
消化器内科医になりたての3年目の医師と、15年以上大腸カメラを行っているエキスパートの医師では、検査に伴う苦痛が全然違いました。(感覚としては、エキスパートの医師が行った検査は、つらさが1/3〜1/4ほどでした。)
患者様に検査に伴う苦痛を感じないようにするために、当院では、検査全例において以下の3つの工夫を行っております。
①鎮静剤(静脈麻酔)の使用
②炭酸ガスの送気
③大腸カメラの挿入法「軸保持短縮法」の実践
1つ目の特徴は、
当院では全例に「鎮静剤」を使用して、しっかりと眠った状態を確認した上で、大腸カメラを行っております。
検査前に、点滴の鎮静剤(静脈麻酔)を、患者様の年齢・体重・持病・内服薬などを考慮して、投与する薬の種類や投与量を個々に調整しています。
また、検査中に万が一、起きてしまった場合でも、状況に応じて鎮静剤を適宜追加していくことで、痛み・苦しさを抑えた内視鏡検査を追求しています。
2つ目の特徴として、
当院の大腸カメラでは、全例で腸にやさしく・腸で吸収されやすい「炭酸ガス(CO2)での送気」を行っています。
炭酸ガスは通常の空気を送気した場合よりも、100倍以上の早さで腸に吸収されます。
そのため、通常の空気に比べて、検査後にもお腹の張りやお腹の痛み、吐き気や気持ち悪いなどといった訴えが少ないという利点があります。
また、炭酸ガス(CO2)送気による副作用はありません。
もし、検査直後にお腹の張りがあった場合でも、ご自宅へ到着する頃には消失していますので、安心して検査を受けていただけます。
3つ目の特徴は、
「軸保持短縮法」という大腸カメラの挿入法です。
軸保持短縮法とは、内視鏡の軸を直線化し、大腸カメラがある程度進んだところで、カメラを引き戻すことを繰り返して挿入していく手法で、「痛みの少ない・痛くならない挿入法」として知られています。
これを行うことで蛇腹(じゃばら)を縮めるように、大腸をたたみながら、カメラを進めていきます。
腸を伸ばさず、たわみがない状態でカメラを挿入できるため、痛みを感じることが非常に少なくなるのが特徴です。
軸保持短縮法を行うために、内視鏡自体にトルク(回転力)をかけて、ひねりを生じさせ、同時に左手で持っている内視鏡の上下、左右のアングルの操作と連動させてスコープを操作します。
また、空気を入れずに(無送気で)、空気の吸引を駆使して、体位変換や腹壁圧迫も加えながら挿入していきます。
軸保持短縮法で大腸カメラを挿入することで、これまで痛みが強かった方も、苦痛を軽減できます。
これら3つの工夫によって、「安全で苦痛が少ない大腸内視鏡検査」を実現させています。
大腸カメラでわかる病気
以下に大腸カメラをすることでわかる病気の一覧をお示しします。
内視鏡診断をより正確にするための「3つの手法」
当院の内視鏡システムでは、高倍率・光学ズーム搭載の内視鏡を使用しています。
大腸カメラでの診断をより正確にするために、以下の3つの手法を取り入れています。
- 血管や微細な表面構造を見やすくする「狭帯域光観察(NBI)」
- 病変の凹凸を明確にして、粘膜の模様を判断する「インジゴカルミン色素散布」
- 光学ズームを使用した病変の「拡大観察」
これらを用いて、精度の高い診断を行い、病変の確実な切除を実現しています。
また、ポリープやがんの早期発見・早期治療に努めています。
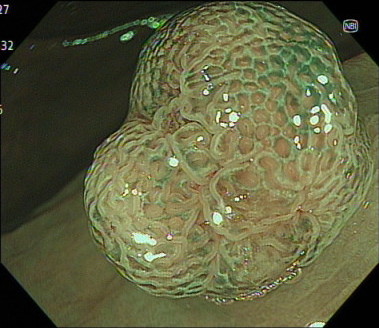
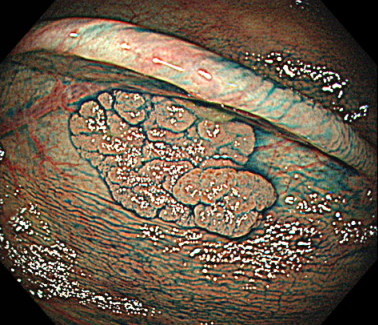
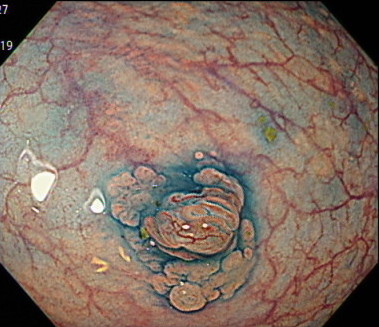
NBIを用いた拡大観察
こちらはNBIを用いてポリープを拡大観察している内視鏡画像です。
病変の血管や表面の構造から、良性・悪性の判断が可能となります。
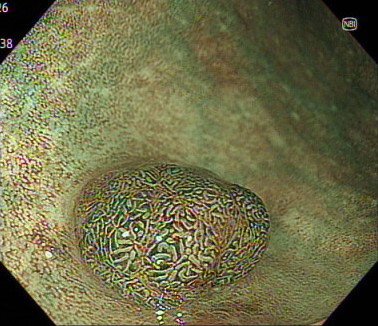
インジゴカルミン色素の散布によるピットパターン診断
当院では、病変があった際には、全例において色素を散布しています。
病変の凹凸や、表面模様(ピットパターン)を評価し、適切な治療方法を選択しています。
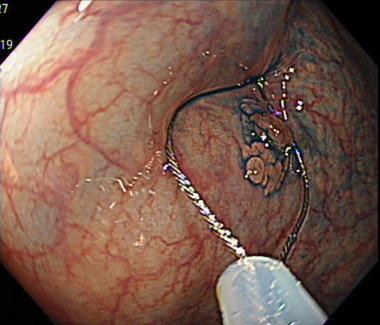
画像の中央のやや下方にポリープがあるように見えます。
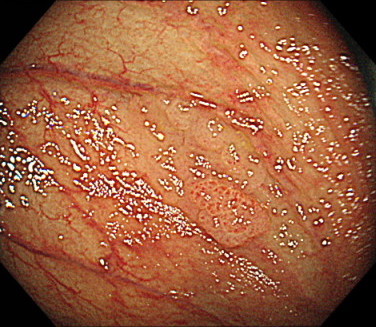
このポリープにインジゴカルミンを散布すると、病変が横に広がっているのが明瞭になります。
このように、インジゴカルミンを散布することで、病変の凹凸が視認しやすくなり、病変の範囲診断に有効です。
また、インジゴカルミンを散布することで、病変の表面構造(ピットパターン)が明瞭になります。
このピットパターンを評価することで、病変が良性か悪性かが判断できます。
さらに、病変の組織がある程度、診断できます。
大腸カメラ検査で行える処置・内視鏡手術
大腸カメラで以下のような処置・手術を行うことができます。
- 病気や病変からの組織採取(生検)
- 憩室出血や直腸潰瘍などへの止血処置
- ポリープの切除
ポリープの切除(内視鏡手術)について、説明します。
内視鏡手術の実際の動画
EMR(内視鏡的粘膜切除術)
コールドポリペクトミー
内視鏡手術について
大腸ポリープが悪性(がん)の場合でも、早期がんであれば内視鏡手術で根治が期待できます。
また、非腫瘍性ポリープの場合でも大きくなることで、がん化するものや切除が必要になるケースが多いことから、当院ではポリープを発見した時点で、積極的にポリープ切除を行っています。
大腸の粘膜には痛覚の神経がないため、切除の際に痛みは全くありませんのでご安心ください。
具体的なポリープ切除の方法は以下の5つがあります。
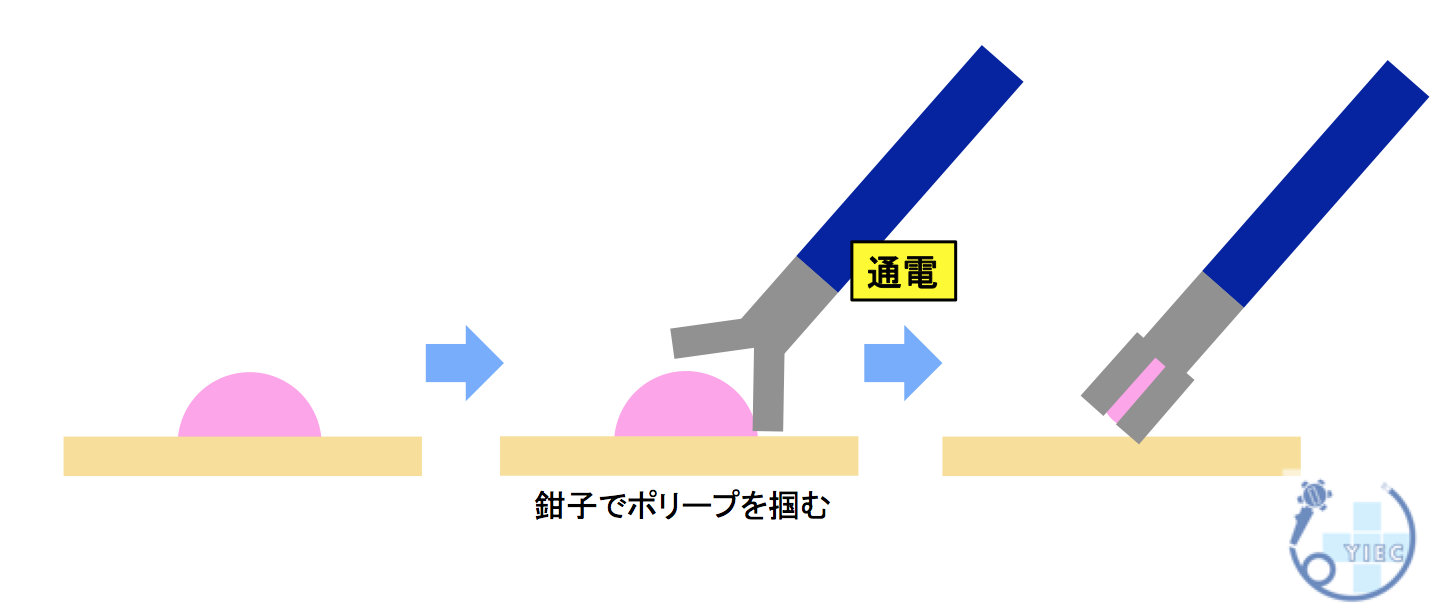
1.ホットバイオプシー
鉗子でポリープをつまんで、通電させて切除する方法です。
5mm以下の良性ポリープが適応になります。
また大きいポリープを切除した際、残った微小な部分に対して、ホットバイオプシーを行うこともあります。
コールドポリペクトミーが普及したことで、この方法での切除は少なくなってきています。
ホットバイオプシーの内視鏡画像
色素を撒いて、病変を観察します
鉗子でポリープをつまんで、通電します
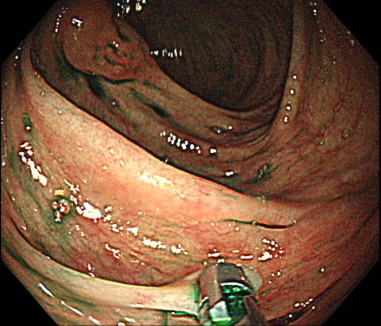
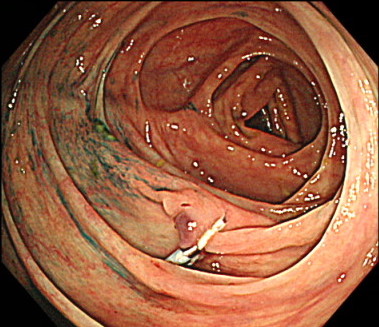
2.ポリペクトミー
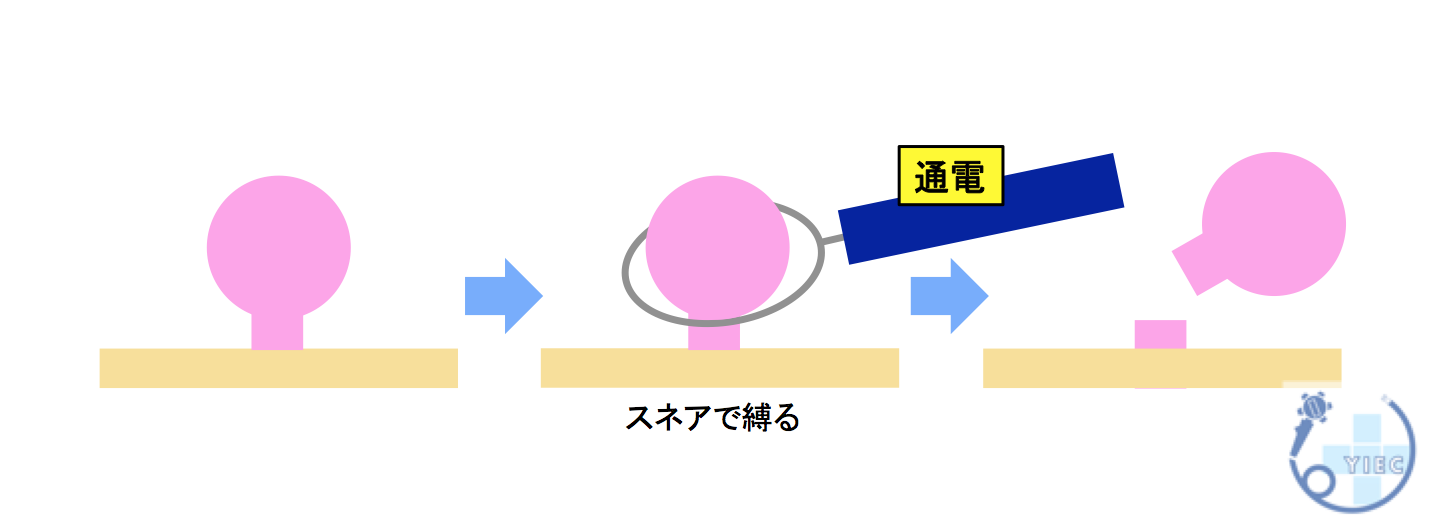
スネアという輪っか状のワイヤーでポリープを縛って、通電し切除する方法です。
通常、茎(くき)のあるポリープに対して行います。
茎のあるポリープは茎の中心に太い血管が走行していることがあるため、通電させて切除するほうが安全です。
ポリペクトミーの内視鏡画像
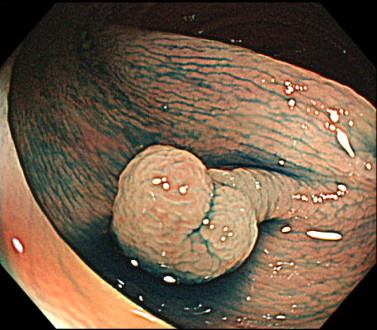
スネアでポリープを縛ります
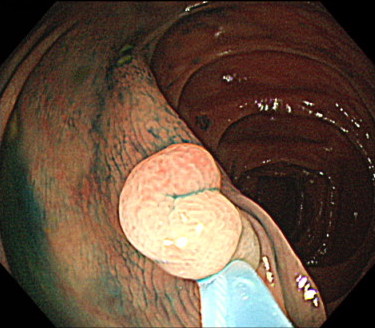
ポリープを切除した傷口を、クリップで閉じます
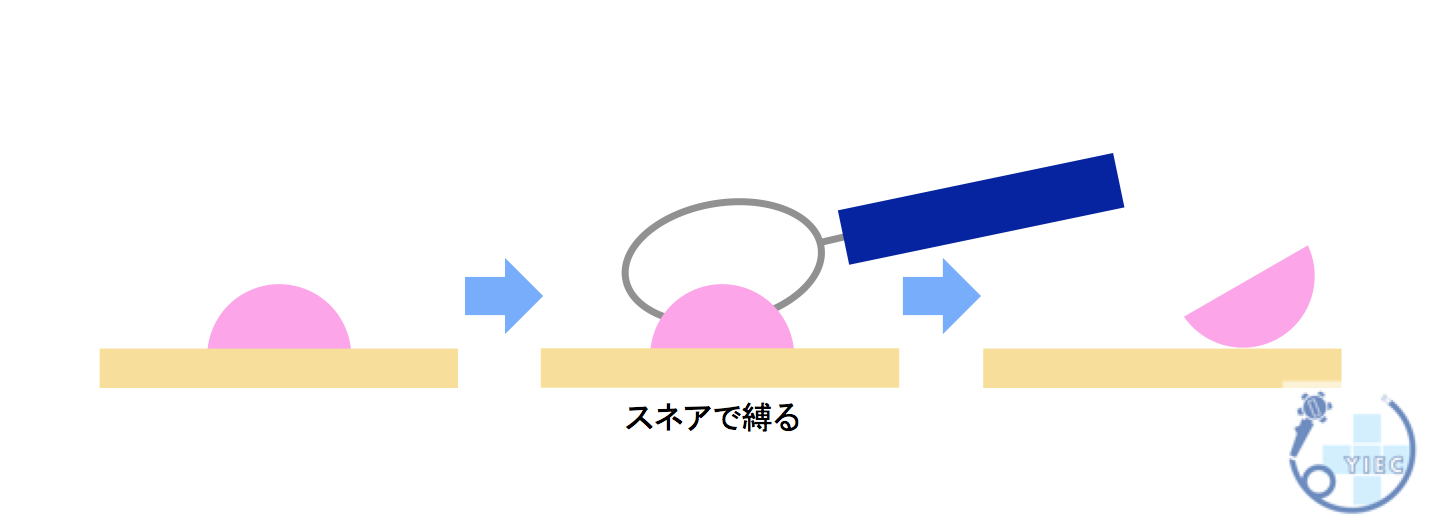
3.コールドポリペクトミー
ポリペクトミーのように、スネアという輪っか状のワイヤーでポリープを縛りますが、通電させずに切除する方法です。
主に表面型の小さなポリープに対して行います。
通常、5mm程度までの小さいポリープが対象となります。
10mm以上のポリープでは、出血するリスクや取り切れない可能性があるため、後述する内視鏡的粘膜切除術(EMR)にて切除します。
コールドポリペクトミーの内視鏡画像
スネアでポリープを縛って、通電せずに切除します
切除したあとは出血がないか確認します
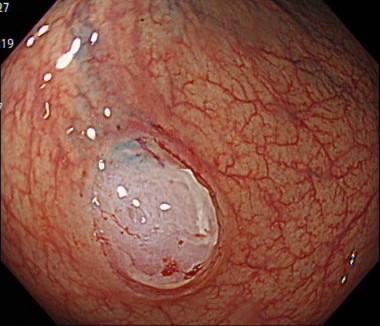
4.内視鏡的粘膜切除術(EMR)
ポリープの周りに生理食塩水や粘性の高い液体を注入して、ポリープ周囲を盛り上げて、病変を切除する方法です。
2cm(20mm)以下のポリープに対して行っていきます。
ポリープを切除したあとは、大きいポリープの場合、出血を予防するためにクリップで傷口を閉じていきます。
当院では2センチ以下のポリープであれば、ポリペクトミーやEMRで一括切除し、入院不要で日帰りでのポリープ切除を行っています。
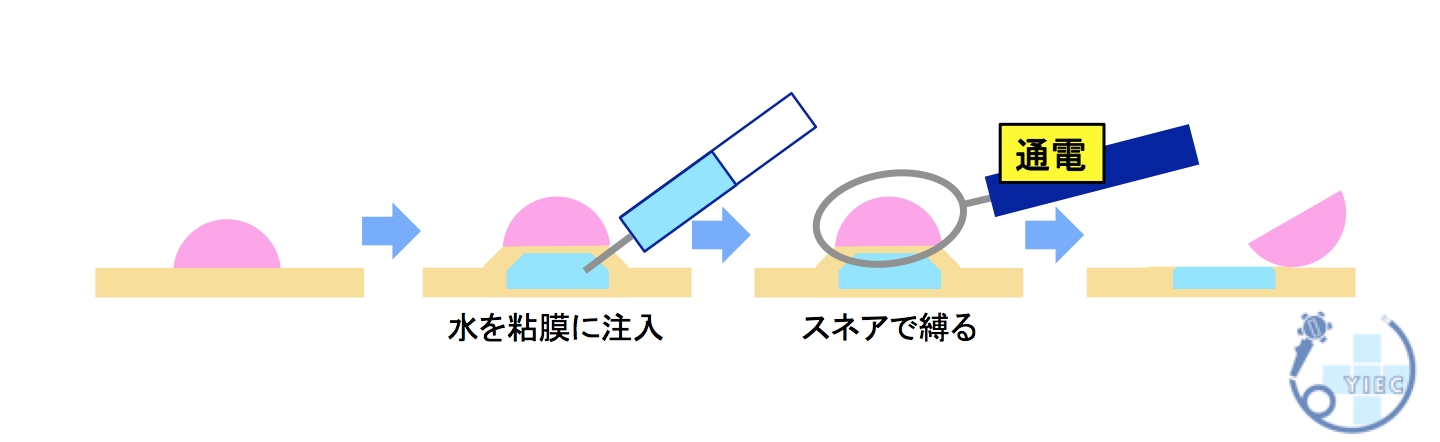
内視鏡的粘膜切除術(EMR)の内視鏡画像
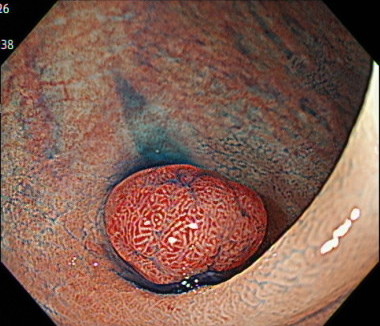
水を病変の粘膜の下に注入します
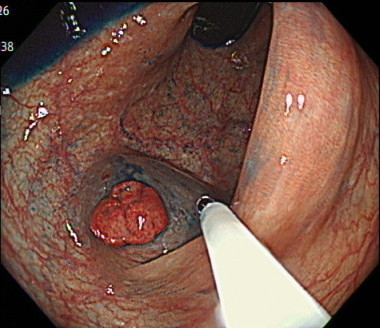
スネアでポリープを縛り通電します
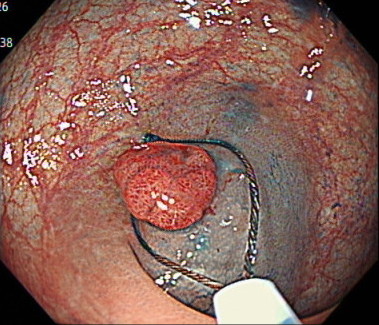
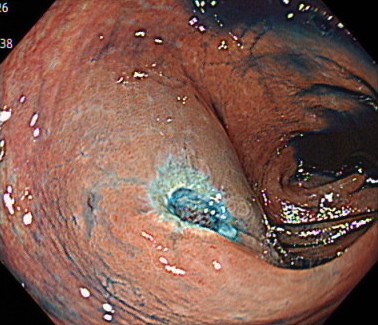
ポリープを切除した後の傷口です
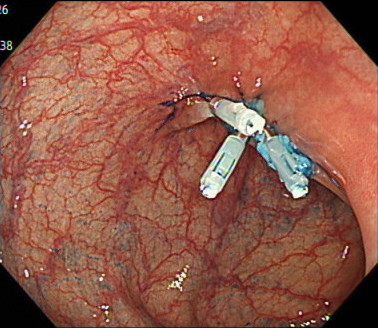
ポリープを切除した傷口を、クリップで閉じます
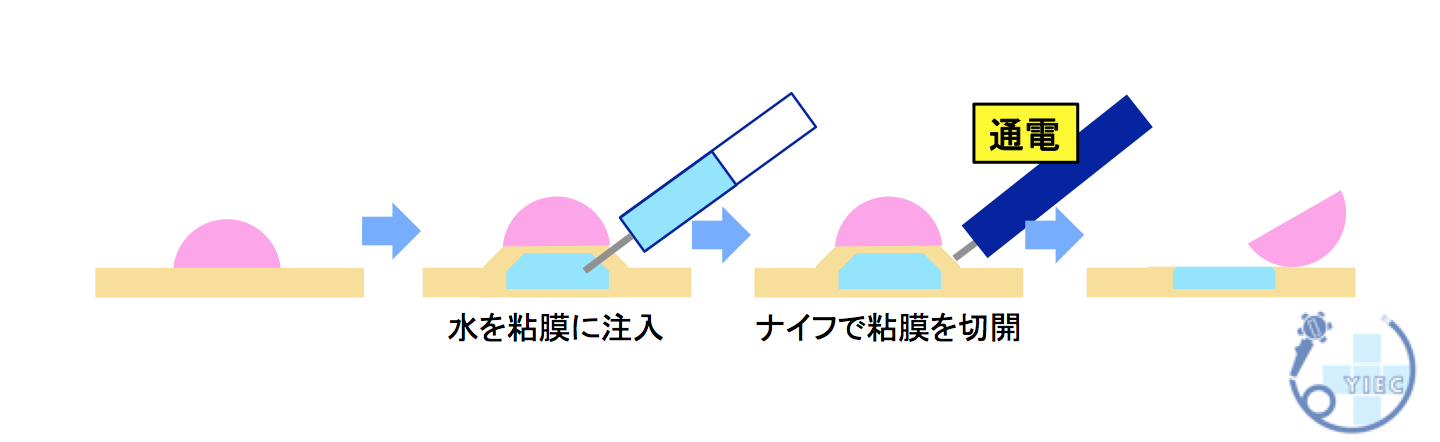
5.内視鏡的粘膜下層剥離術(ESD)
生理食塩水や粘性の高い液体を病変に注入して、ポリープ周囲を盛り上げた後、ESDナイフとよばれる電気メスを使用して粘膜下層を切っていく方法です。
早期大腸がんや内視鏡的粘膜切除(EMR)で切除が難しい症例に対して行います。
一般的に5〜7日間の入院が必要となります。
ポリープが悪性(がん)の場合でも、早期がんであれば内視鏡手術で根治が期待できます。
切除したポリープは顕微鏡で見て、組織を診断します。
切除の際に使用したクリップは、通常2.3週間で自然に便と一緒に流れます。
切除してから10〜14日後に確定診断の結果がわかります。
小さいがんで内視鏡手術ができた場合でも、がんが深くまで進行している場合、追加腸切除といってポリープ切除後に外科的手術が必要になる場合があります。
尚、ポリープ切除は手術として算定されます。
早期がんを切除した場合は、がん保険が適用される場合もありますので、ご自身で加入されている生命保険会社に一度、問い合わせてみましょう。
ポリープ切除に関して、お困りの方はお気軽に当院の公式LINEをアカウントよりご相談ください。
大腸カメラにかかる費用・料金
大腸カメラは保険適用で受けることができます。
人間ドックの方でポリープが見つかった際には、保険診療の料金で、ポリープ切除を受けていただくことが可能です。
下記の金額は参考料金になりますので、予めご了承ください。
詳しい金額についてはお気軽にお問い合わせください。
| 検査内容 | 3割負担 | 1割負担 |
|---|---|---|
| 大腸カメラ検査 | 6,000~7,500円 | 2,000~2,500円 |
| 組織採取・生検(1箇所) | 11,000~13,000円 | 4,000~5,000円 |
| ポリープ切除(1個) | 20,000円 | 7,000円 |
大腸カメラの検査頻度について
よく何年おきに大腸カメラを検査をすればよいかと聞かれますが、結論から申し上げると、各個人で異なりますので一概には言えません。
以下の条件を参考にしてみてください。
半年〜1年以内のフォローが必要
- 大腸がんを内視鏡で切除した方
- 大腸がんで今年に手術をした方
1年後のフォローが必要
- 大腸ポリープを切除した方
- 大腸カメラで病気を診断された方
- 大腸がんのリスクが高い方
1,2年後のフォローが必要
- ご家族で大腸がんと診断された方がいる
- 持病で糖尿病のある方
2,3年後のフォローが必要
- 大腸カメラで異常がない方
また、検査間隔が空きすぎて問題となることはありますが、間隔が短くて問題になることはありません。
当クリニックでは、必ず検査の後に患者様に合わせて、何年後に検査を受けるべきかを説明しております。
また、公式LINEアカウントにお友達登録頂いている方には、検査時期が近づいてきた際に、リマインドメールをお送りしておりますので、忘れることなく定期的に検査が行えるよう工夫しております。
大腸カメラの予約について
当院では、大腸カメラの
①検査日の予約
②事前診察
の予約のいずれも、WEB予約から予約することが可能です。
大腸カメラ検査予定日の1週間前までに、事前診察で当院へお越しいただく必要があります。
1週間前までに当院までお越し頂けない場合、大腸カメラ検査は自動的に予約キャンセルとなりますのでご注意下さい。
大腸カメラのよくある質問(FAQ)
大腸カメラの検査を検討している方・検査前の方から、よくあるお問い合わせを列挙しました。
検査の際にご参考にして下さい。
検査前日に牛乳を飲んでしまった、ヨーグルトを食べてしまった。 検査前日におやつを食べてしまった。
少量であれば、問題はありません。
大量に摂取してしまった場合や、気になることがあれば、当院の公式LINEアカウントよりチャット形式での相談も可能ですので、お気軽にご利用下さい。
以前、大腸カメラを実施したが、痛みが強く不十分な検査しかできなかった
大腸カメラで生じる痛みや苦しさは、体格や以前に腹部の手術歴などに左右されます。
また腸が伸びやすく、検査が困難なケースもあります。
当院では、どなたにも安心して苦痛のない大腸カメラを提供できるように、静脈麻酔での鎮静剤を使用して検査を行っております。
これまで他院で痛くて中断してしまった方も、しっかりと眠った状態で安心して検査することが可能です。
また、大腸カメラの挿入法は「軸保持短縮法」を用いることで、腸が伸びやすい方でも苦痛なく安全に挿入しています。
以前に大腸カメラでつらい経験をされた方も、お気軽にご相談下さい。
下剤を飲んでいるが、便が出ない。便が透明にならない。
便が出ない場合や便が透明にならない場合、腸の動きを良くするために、まずは歩いたり動いてみてみましょう。
それでも効果がない場合はこまめに水分を少量ずつ摂取しましょう。
検査当日は常用薬を飲んでも大丈夫でしょうか?
基本的には、内服していただいて問題ありません。血液をサラサラにする薬を数種類、内服している場合、来院時にお申し付けください。
何歳から大腸カメラを受けられますか?
当院では、基本的には20歳以上の方は検査が可能です。
また、中学生や高校生の未成年の方でも、保護者の方が同伴して頂き、検査の説明を受けて頂いた場合は検査が可能です。
生理中や妊娠中、授乳中でも検査はできますか?
生理中や授乳中の場合は、問題なく検査できます。
妊娠中の場合は、検査で腹圧がかかってしまうため、大腸カメラ検査はできません。
下剤の飲み方を忘れてしまいました
以下のリンクから、下剤の飲み方の動画が視聴できます。
ご自身の飲む下剤の動画を選択してご確認ください。
サルプレップ【1日法】
サルプレップ【2日法】
(モーニング大腸カメラ)
モビプレップ
マグコロール
ピコプレップ
まとめ
便秘や下痢、腹痛や血便といった症状がありながら、「あまり自覚症状がないから少し様子を見よう」とか、「生活に支障をきたすことはないから」などと考えて、放置されている方が多く見受けられます。
しかし、日本での大腸がんでの死亡数は非常に多く、女性で大腸がんは第一位、男性では第2位を占めており、「大腸がんは命の危険を脅かすがん」であります。
一方で、大腸がんは、ステージ2までに適切な治療を開始できれば、予後は良好であり、早期発見・早期治療が非常に重要であるといえます。
また、市販薬で改善しない便秘や下痢がある場合、過敏性腸症候群などが隠れているケースがあります。
少しでも気になったタイミングが、大腸カメラ検査を受けるタイミングです。
何か気になることがあれば、当クリニックへお気軽にご相談下さい。
参考文献:
日本消化器内視鏡学会 消化器内視鏡ハンドブック 改定第2版 日本メディカルセンター
消化器内視鏡関連ガイドライン2018 東京医学社
大腸内視鏡挿入法 ビギナーからベテランまで 工藤進英(著) 医学書院
日本消化器がん検診学会 大腸がん検診マニュアル
https://www.jsgcs.or.jp/files/uploads/d_manualbook2021.pdf
日本消化器内視鏡学会 大腸内視鏡スクリーニングとサーベイランスガイドライン
https://www.jstage.jst.go.jp/article/gee/62/8/62_1519/_pdf/-char/ja
日本消化器内視鏡学会 内視鏡診療における鎮静に関するガイドライン(第2版)
https://www.jstage.jst.go.jp/article/gee/62/9/62_1635/_pdf/-char/ja




















