目次
💡院長が行っている大腸カメラ検査のYoutube動画はこちら ↓
💡院長が【横浜市の内視鏡検査の名医 4人】に選出されました!
下剤を飲まない大腸カメラとは
下剤を飲まない大腸カメラとは、胃のなかへ胃カメラを挿入し、そこから直接、下剤を注入することで大腸を洗浄し、大腸カメラを行う手法です。
通常、大腸カメラを行う際には、約2.0 リットルの下剤の服用が必要になり、下剤の味や量が問題となり、苦痛を感じることが多くあります。
小腸に直接、下剤を入れることで
- 下剤の味を感じずに大腸を綺麗にできる
- 下剤を飲むつらさがなくなる
- 下剤の服用で吐いてしまう心配がなくなる
- 通常の服用方法に比べて、検査までの時間が早くなる
といったメリットがあります。
そのため、下剤の服用するというハードルを下げて、苦痛なく検査を行うことができます。
当院では、鎮静剤で眠ったことを確認してから検査を行うため、検査時や下剤注入時にも苦痛なく行えます。
※下剤を飲まない大腸カメラは自費のみで行える検査です。ご了承ください。
所要時間: 7時間 〜 8時間程度
※平日のみの検査となります。
※下剤を飲まない大腸カメラは、午前8時のみの予約枠となります。ご了承ください。
下剤が不要な大腸カメラは以下の人におすすめ
以下に該当する項目がある方には、下剤を飲まない大腸カメラがおすすめです。
- 以前、下剤が飲みづらくて大変だった
- たくさんの量の下剤を飲めるかが心配
- 過去にいくつかの下剤を試したが、どれも飲むのが大変だった
- 下剤を飲もうとがんばったが、全部飲めなかった
- 下剤を飲んで気持ち悪くなり、吐いてしまった
これらの心配がなく、大腸カメラ検査を受けることが可能です。
また、通常の大腸カメラでは、下剤を服用して便がきれいになるまでに2〜4時間程度かかりますが、下剤を飲まない大腸カメラ(下剤注入法)では、1, 2時間で便がきれいになるというメリットもあります。
大腸がんは死亡率の高いがんです
日本での大腸がんになる方・大腸がんで死亡する方の数は右肩上がりで増え続けています。
大腸がんの数は、がん全体のなかで、男女ともに第2位を占めています。
男女を合わせると第1位となり、がんの総数として最も多いのが、大腸がんです。
また、大腸がんの死亡数数は、男性で第2位、女性で第1位であり、命を脅かすがんであるといえます。
日本における大腸がんでの死亡者数は、およそ60年前から右肩上がりで増加傾向であり、今後も増え続けることが予想されます。
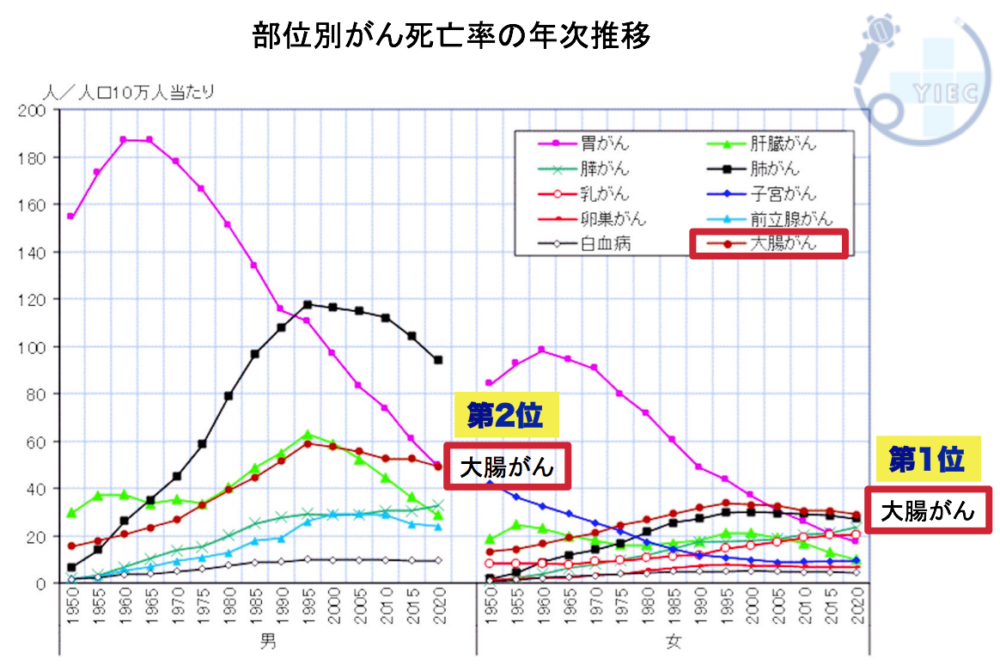
厚生労働省「人口動態統計」より引用
下剤を飲まない大腸カメラの流れ
| 前日の21時まで |
消化の良いものを食べます。 |
|---|---|
| 当日朝 | 検査の2時間前までであればお水・白湯を飲むことは可能です |
| 検査当日 (胃カメラ前) |
腹部レントゲン・腹部エコー検査を行い、腸閉塞(イレウス)を疑う所見がないか確認します。 ※すべて当日に検査が可能です  |
| 検査中 (胃カメラ) |
内視鏡室のベッドに横になり、静脈麻酔である鎮静剤の点滴を行います。 眠ったことを確認してから検査を開始します。 小腸(十二指腸)から直接、下剤を注入していきます。  |
| リカバリールーム | 注入後、10〜20分で覚醒して、便が出るようになります。 便が出始めてから、1、2時間ほどで大腸の中がきれいになります。 ※便がきれいになるまでは、個室のリカバリールームでお休みいただきます。  |
| 検査中 (大腸カメラ) |
内視鏡室のベッドに横になって、鎮静剤の点滴を行い、眠ったことを確認してから検査を開始します。 |
| 検査後 |
検査後は水分補給のために点滴を行い、安静にします。 検査終了後、美容点滴・疲労回復点滴を受けながら、おくつろぎいただくことも可能です。 覚醒後、着替えていただき医師より結果説明を受けます。 |
| お会計 | お会計を済ませたらお帰りいただけます。 検査後に カップ式自販機によるスープ・ジュースを1杯、 無償提供しております。  |
当院でWEB予約もしくは、LINE予約をして、クレジットカードを登録されている方は、診察後の会計を待つことなく、そのまますぐにご帰宅が可能です。
胃カメラ・大腸カメラ検査に関するご不明な点は、よくある質問 Q&Aをご確認下さい。
下剤を飲まない大腸カメラの注意点
- 下剤を飲まない大腸カメラを行う際に、事前に腹部レントゲン・腹部エコー検査で下剤を問題なく投与できる状態であるか、腸閉塞(イレウス)を疑う所見がないかを確認します。
(胃・大腸カメラの検査前に行います。) - 検査当日は胃カメラで、食道から十二指腸(小腸)を観察して、下剤の注入に問題がないかを確認したうえで、下剤を注入していきます。
- 下剤を飲まない大腸カメラは、70歳未満の方を対象としております。
- 下剤を飲まない大腸カメラは、自費の検査となります。
- 下剤を飲まない大腸カメラの予約枠は、8:00のみとなります。
ご希望の際には、LINE予約・WEB予約で必ず【下剤を飲まない大腸カメラ】を選択して下さい。
電話予約の場合は、受診時に医師へ直接ご相談下さい。
また、下剤を飲む大腸カメラに関しては、当院では一般的な下剤に加えて、
- 味が飲みやすい下剤
- 少ない量で済む下剤
- 錠剤タイプの下剤
など、さまざまな種類の下剤を取り揃えております。
詳しくは、選べる下剤で安心 「カスタマイズ下剤」をご確認下さい。
大腸カメラにかかる費用・料金
下記の金額は参考料金になりますので、予めご了承ください。
詳しい金額についてはお気軽にお問い合わせください。
| コース名 | 平日料金(税込) | 土・日料金(税込) |
|---|---|---|
| 下剤を飲まない大腸カメラ | 33,800円 | 37,180円 |
※検査費用のなかには、大腸カメラ以外に、腹部エコー検査・腹部レントゲン検査が含まれています。
※組織採取(生検)・ポリープを切除した場合、そのぶんの費用は保険診療に変更が可能です。
下剤を飲まない大腸カメラを受けられる方は、保険証をご持参下さい。
大腸カメラのハードルとは?
大腸カメラの検査を悩まれる方の1つの要因として、以下の2つが挙げられます。
- 下剤を飲むというハードル
- 大腸カメラ検査時のつらさ
この2つの要因によって、便潜血検査で引っかかったり、症状があっても大腸カメラを受けない方が多いという現状があります。
一方で、大腸がんを発症者の数・死亡者数は右肩上がりであり、今後も増加していくことが予想されます。
大腸がんの早期発見・早期治療を実現すべく、当院では、患者様がなるべく検査を受けやすく、定期的に大腸カメラを受けていただけるような取り組みや仕組みづくりを行っています。
少しでも気になることや、お悩みがあればお気軽にご相談下さい。
当院の大腸カメラ「7つの特徴」
当院の大腸カメラ検査には、7つの特徴があります。
患者様が、「安心して・苦痛のない大腸カメラ検査」を受けられる環境の実現に取り組んでいます。
- 鎮静剤を使用した「痛みのない・苦しくない検査」
- 「内視鏡AI(人工知能)」を搭載した大腸カメラ
- 朝から行える「モーニング大腸カメラ」
- 日帰りでのポリープ切除が可能
- 年間 3,000件以上の内視鏡検査実績
- 胃・大腸カメラ両方の同日検査が可能 (おすすめです)
- 先端フードを使用しないことで、広い視野を実現
「どんなに小さなポリープや変化も見逃さない」
当院の大腸内視鏡検査の特徴について、1つずつ詳しく説明していきます。
1. 鎮静剤を使用した「痛みのない・苦しくない検査」
当院では全例に「鎮静剤」を使用して、しっかりと眠った状態を確認した上で、大腸カメラを行っております。
検査前に、点滴の鎮静剤(静脈麻酔)を、患者様の年齢・体重・持病・内服薬などを考慮して、投与する薬の種類や投与量を個々に調整しています。
また、検査中に万が一、起きてしまった場合でも、鎮静剤を適宜追加していくことで、痛みのない・苦しくない内視鏡検査を追求しています。
2. 「内視鏡AI(人工知能)」を搭載した大腸カメラ
当クリニックでは、内視鏡にAI(人工知能)を搭載した大腸カメラを使用しています。
また、最新の内視鏡システムの導入により、大学病院レベルの高精細な画像・診断を可能としています。
AIが病変を瞬時にリアルタイムで検出することで、より確実にポリープやがんを発見でき、大腸ポリープや早期大腸がんの病変の検出を向上させます。
AIを用いた画像認識機能を用いることで、大腸がん・直腸がんをより高い精度で検出し、早期発見・早期治療が行えるように取り組んでいます。
※当院では全例、AI(人工知能)搭載した大腸カメラで、検査を行っております。

3. 早朝から行える「モーニング大腸カメラ」
当院では、早朝・午前中のモーニング大腸カメラ検査が行なえます。
そのため、その日の午後から仕事復帰することができ、家事や子供の送り迎えなどに支障をきたすことなく検査が行えます。
日中は仕事や家事で忙しい方々に、検査を受けやすい体制・環境づくりに尽力しています。
4. 日帰りでのポリープ切除が可能
当院では2センチ以内のポリープであれば、発見した時点で切除が可能です。
他院では入院治療となるポリープであっても、十分な安全を考慮したうえで切除していきます。
入院が不要で、検査と切除が同日に行えることで、患者様の金銭面での負担・時間的な負担を軽減できます。
また、「ポリープを腸の中に残すことによる不安」を抱えることなく、安心してお帰りいただけます。
ポリープの切除後に何か不安なことがあれば、当院の公式LINEアカウントよりチャット形式での相談も可能ですので、お気軽にご相談下さい。
5. 年間 3,000件以上の内視鏡検査実績
内視鏡専門医、消化器病専門医、胃腸科専門医、大腸内視鏡スクリーニング認定医を取得しており、大腸カメラの挿入・診断・治療において、数多くの検査経験があります。
過去のさまざまな経験を生かして、質の高い・安全な内視鏡検査を実施しています。
過去5年間の内視鏡件数
- 胃カメラ検査実績 10,281件
- 大腸カメラ検査実績 6.041件
対象期間:2019年4月 〜 2023年3月
| 胃カメラ | 大腸カメラ | 内視鏡手術 | |
|---|---|---|---|
| 2019年 | 2121件 | 1283件 | 2666件 |
| 2020年 | 1790件 | 1003件 | 1525件 |
| 2021年 | 1981件 | 1123件 | 1541件 |
| 2022年 | 2187件 | 1304件 | 2752件 |
| 2023年 | 2202件 | 1328件 | 2788件 |
6. 胃・大腸カメラ両方の同日検査が可能 (おすすめです)
胃・大腸カメラ同日検査が可能です。
同日に検査が受けられるため、検査時間を短縮でき、患者様の身体への負担、金銭面での負担、時間的な負担を軽減できます。
日々忙しく働く方々や、家事でなかなか時間を作れない方々に、安心して検査を受けて頂けるよう、そして、気軽に効率よく検査を受けて頂けるような取り組みを行っています。
7. 先端フードを使用しないことで、広い視野を実現
「どんなに小さなポリープや変化も見逃さない」
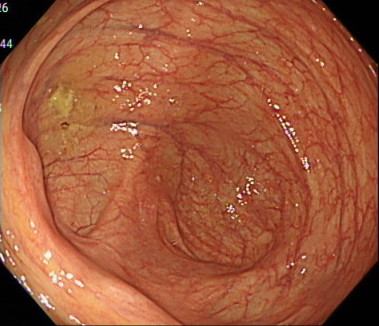
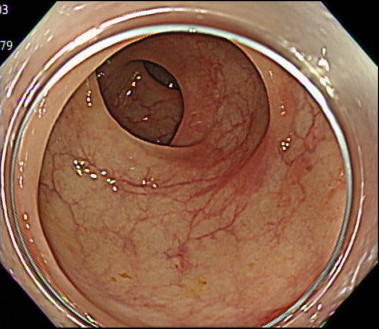
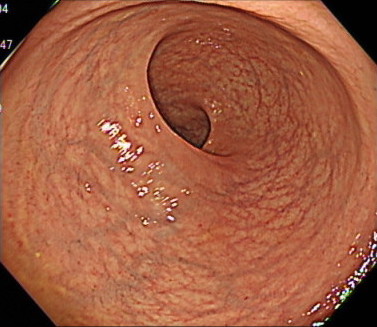
大腸カメラでは、「先端フード」とよばれるカメラの先端につけるキャップのようなものがあります。
このキャップを内視鏡に装着することで、カメラの挿入がしやすくなるというメリットがあります。
しかし、周りの視野がせまくなるというデメリットがあります。
当クリニックでは、「軸保持短縮法」という挿入方法により、腸に負担なくスムーズな挿入を行うことで、先端アタッチメントなしでの大腸カメラ検査を実現しています。
これにより、広い視野での大腸の観察が可能となり、どんなに小さなポリープや変化も見逃さず、患者様に安心を提供できるよう尽力しております。
(※出血量が多い場合は、出血部位を特定しやすくするために、あらかじめ先端アタッチメントを装着して検査を行います。)
盲腸の観察(先端フードあり)
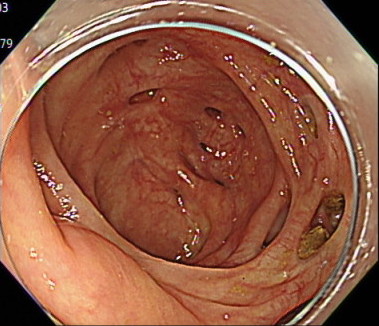
盲腸の観察(先端フードなし)
直腸の観察(先端フードあり)
直腸の観察(先端フードなし)

検査後の注意点
自動車・バイク、自転車などの運転は控えてください。
鎮静剤の使用により、目が覚めたあとも少しボーっとしています。
検査した日は1日間、運転を控えてください。
検査後の食事について
大腸カメラ検査を行ったあと、1時間は食事や水分を控えてください。
その後は特に制限はありませんが、大腸のなかは空っぽの状態であり、突然脂っこいものを食べてしまうと腹痛や下痢をきたす可能性があります。
まずは、消化の良いうどんや刺激の少ないものから食べるようにしましょう。
ポリープを切除した方の注意点
ポリープを切除した方は、出血しやすい状態であるため、以下の点に注意して下さい。
- アルコールは1週間禁止です。
- 腹圧がかかるようなこと(ウォーキング・ジョギング・ダンス・重労働・重いものを持つなど)は1週間しないでください。
- ポリープ切除後1週間は、入浴は汗を流す程度にして、長風呂はしないでください。
- 検査後1週間はなるべく消化のよい食事を心がけましょう。(詳細は、検査前日の食事内容についてをご参照ください。)
もし万が一、肛門から出血があった場合には、当院の公式LINEアカウントより、お気軽にご相談下さい。
下剤を飲まない大腸カメラのご予約はこちら
当院では、大腸カメラの検査日の予約は、
LINE予約・WEB予約から予約することが可能です。
下剤を飲まない大腸カメラは、【大腸カメラの事前診察】は不要です。
下剤を飲まない大腸カメラの流れをご確認いただき、検査当日にお越しください。
※WEB予約は必ず、【下剤を飲まない大腸カメラ】からご予約するようにお願い致します。
※電話予約の場合は、受診時に医師へ直接ご相談下さい。
参考文献:
がん情報サービス(国立がん研究センター) 最新がん統計
日本消化器内視鏡学会 消化器内視鏡ハンドブック 改定第2版 日本メディカルセンター
消化器内視鏡関連ガイドライン2018 東京医学社
日本消化器内視鏡学会 内視鏡診療における鎮静に関するガイドライン(第2版)























