脂質異常症とは
脂質異常症とは、血液中のLDL(悪玉)コレステロールや中性脂肪が過剰な状態、もしくはHDL(善玉)コレステロールが不足している状態のことです。
原因として、食べすぎ、アルコールの飲みすぎ、運動不足、タバコ、加齢、閉経などがあります。
自覚症状はほとんどないため、脂質異常症で生じる病気・合併症の症状が、初期症状として認められます。
脂質異常症は、男性は30歳代、女性は50歳代から増え始めます。
脂質異常症が続くことで、無自覚のうちに動脈硬化が進行していきます。
動脈硬化が進行することで、突然、心筋梗塞、脳梗塞、大動脈瘤、急性膵炎といった命の危険に関わる病気を引き起こします。
そのため、脂質異常症には早期発見・早期治療が大切です。
健診や人間ドックなどで、コレステロールや中性脂肪が高値と指摘された場合には、軽視せずに内科へ受診するようにしましょう。
脂質異常症に関して、診断基準や改善法などの細かい情報まで、認定内科医である院長が分かりやすく・詳細に解説していきます。

脂質の種類
そもそも脂質異常症のもととなる「脂質」とはどういったものなのでしょうか?
血液中の脂質は、①コレステロール、②中性脂肪、③リン脂質、④遊離脂肪酸の4つがあります。

いずれの脂質も、生きていくために必須の要素です。
しかし、
- LDLコレステロール・中性脂肪が増えすぎてしまう
- HDLコレステロールが減ってしまう
ことで、動脈硬化を進行させてしまいます。
なかでもLDLコレステロールが、動脈硬化の最も強力なリスク因子であるとされています。
女性のHDLコレステロールは男性より高値ですが、閉経に伴い低下していくという特徴があります。
脂質異常症の種類
脂質異常症は、
- 体質・遺伝によるもの
- 基礎疾患によるもの
の2つに分けられます。
以下に原因となる病気の一覧をお示しします。
1.体質・遺伝によるもの
家族性高コレステロール血症、家族性複合型高脂血症、家族性Ⅲ型高脂血症 など
2.基礎疾患によるもの
なんらかの病気・原因があり、脂質異常症が引き起こされている場合、以下のものが考えられます。
| 高LDLコレステロール | 甲状腺機能低下症 閉塞性黄疸 ネフローゼ症候群 糖尿病 クッシング症候群 褐色細胞腫 神経性食思不振症 薬の副作用 など |
|---|---|
| 高中性脂肪(TG) | 飲酒(アルコール) 喫煙(タバコ) ネフローゼ症候群 糖尿病 クッシング症候群 褐色細胞腫 肥満 慢性腎臓病 尿毒症 全身性エリテマトーデス 薬の副作用 など |
| 低HDLコレステロール | 喫煙(タバコ) 多価不飽和脂肪酸 糖尿病 甲状腺の病気 肝硬変 慢性腎不全 薬の副作用 など |
高中性脂肪は、低HDLコレステロールを引き起こすという特徴があります。
肝臓はブドウ糖をさまざまなエネルギーに代える機能があります。
特にブドウ糖を中性脂肪に変える働きが強いため、血液中にブドウ糖が多い糖尿病の方は、中性脂肪が高くなります。
また、血糖を下げるインスリンは、中性脂肪の分解を促進させます。
糖尿病の方では、インスリンが不足するため、中性脂肪がたまりやすくなります。
経口避妊薬(ピル)・血圧を下げる薬(β遮断薬・利尿薬)は中性脂肪を上昇させることがあります。
脂質異常症の原因
LDL(悪玉)コレステロールが上昇する原因として、以下のものがあります。
- 動物性脂肪や脂っこい食品の食べすぎ
- 加工油脂、油の再利用
- 閉経
- 肥満
- タバコ(喫煙)
動物性脂肪の多い食品や、トランス脂肪酸の多い食品の食べすぎでLDLコレステロールは上昇します。
また、女性ホルモン(エストロゲン)には、コレステロールの上昇を抑えて、HDLコレステロールの合成を促す作用があります。
そのため、閉経後の女性はLDLコレステロールが上昇しやすい傾向があります。
体重が増加することで、基礎代謝が低下するため、取り込んだ脂肪が燃焼できなくなります。
タバコは、脂質異常症だけでなく、糖尿病やメタボリック・シンドロームの発症リスクを上昇させ、心筋梗塞や脳梗塞のリスクを高めます。
中性脂肪(TG)が上昇する原因として、以下のものがあります。
- お酒(アルコール)の飲みすぎ
- 甘いもの・炭水化物の食べすぎ
- 運動不足
アルコールは適量であれば、HDL(善玉)コレステロールを増やして、動脈硬化を防いだり、血行を改善する効果があります。
しかし、アルコールを飲みすぎると、中性脂肪を増加させるだけでなく、心不全の誘因になったり、高血圧を引き起こします。
糖質の多いスイーツや、ご飯・パン・麺類などの炭水化物は中性脂肪を上昇させるため、食べ過ぎに注意しましょう。
また、中性脂肪は肝臓で作られるため、中性脂肪が過剰になると脂肪肝を引き起こします。
脂質異常症で生じる病気
脂質異常症では、基本的には無症状です。
そのため、健診で指摘されたけれど放置しており、心筋梗塞や急性膵炎といった病気が発症してから、重大さに気づくことということも少なくありません。
脂質異常症では、①動脈硬化、②高LDLコレステロール、③高中性脂肪によって、さまざまな病気が引き起こされます。
脂質異常症で生じる病気の一覧を以下にお示しします。
| 動脈硬化による病気 | ・狭心症・心筋梗塞 ・脳梗塞 ・閉塞性動脈硬化症 など |
|---|---|
| 高LDLコレステロールに伴う病気 | ・黄色腫 (腱・まぶたなど) ・脂肪肝 ・胆嚢結石 ・角膜輪 など |
| 高中性脂肪(TG)に 伴う病気 |
・急性膵炎 ・脂肪肝 ・網膜脂血症 など |
黄色腫(おうしょくしゅ)とは、まぶたや手足に黄色い「おでき」のようなできものです。
その他、お腹や胸、背中、お尻にできやすいです。
脂肪が皮膚の下(真皮)に蓄積することで生じます。
痛みはありませんが、かゆみを伴うことがあります。
高中性脂肪、高LDL・低HDLコレステロールいずれにおいても、脂肪肝の原因となる非アルコール性脂肪性肝疾患(NAFLD)を引き起こします。
NAFLDが持続することで、肝硬変や肝細胞がんを引き起こします。
家族性高コレステロール血症では、アキレス腱が厚くなるため、診断の手がかりとなります。
(※アキレス腱の肥厚 男性:8 mm以上、女性:7.5 mm以上)
脂質異常症の合併症
脂質異常症の合併症として、以下のものがあります。
脳出血、脳梗塞、くも膜下出血
狭心症、心筋梗塞
脂質異常症によって、動脈硬化が進行するほど、脳・心臓の病気を発症するリスクが上がります。
脂質異常症のほかに、肥満、糖尿病、高血圧といった生活習慣病が加わると、脳・心臓の病気で死亡するリスクが一層高まります。
脂質異常症に、タバコ、糖尿病、高血圧、慢性腎不全などを合併すると、脳・心臓の病気になりやすくなることもわかっています。
慢性心不全
慢性腎不全
動脈硬化が進行するほど、心不全で死亡するリスクが上昇します。
胸部大動脈瘤
腹部大動脈瘤
動脈硬化が進むことで大動脈に瘤(こぶ)ができます。
大動脈瘤が破裂すると、命の危険に関わる極めて重篤な状態となります。
ED(勃起障害)
脂質異常症により、動脈硬化が進行することで、ED(勃起障害)をきたします。
生活習慣病の増加に伴い、増えてきています。
虚血性腸炎
虚血性腸炎とは、大腸を栄養する血管の血流が低下して、大腸に炎症を起こす病気です。
50歳以上の方に多いですが、近年、慢性便秘やストレスによる10代〜30歳代後半の方での発症も増えています。
また、脂質異常症のような動脈硬化を引き起こす基礎疾患をもつ方で発症しやすいという特徴があります。
突然の強い左下腹部痛、下痢、血便を認めます。
治療を行うことで数日で治りますが、6〜12 %の割合で再発し、繰り返します。
脂質異常症の検査・診断
脂質異常症を診断するために以下の検査を行います。
- 血液検査
- 頸動脈超音波検査(頸動脈エコー)
- 胸部CT検査(冠動脈CT検査)
- 頭部MRI・MRA検査
- 腹部超音波検査(腹部エコー)
1つずつ順に説明します。
血液検査
脂質異常症の診断を確定させるためには血液検査が必要となります。
採血は、10時間以上絶食とした空腹時に行うことが推奨されています。(水やお茶などの水分摂取は可能です。)
また、採血前日の夜に飲酒をすることで、中性脂肪が高く出ることがあるので、注意しましょう。
脂質異常症の診断基準は以下のとおりです。
脂質異常症の診断基準
| LDLコレステロール | |
|---|---|
| ≧ 140 | 高LDLコレステロール血症 |
| 120 〜 139 | 境界型高LDLコレステロール血症 |
| HDLコレステロール | |
| < 40 | 低HDLコレステロール血症 |
| non - HDLコレステロール | |
| ≧ 170 | 高non - HDLコレステロール血症 |
| 150 〜 169 | 境界型高non - HDLコレステロール血症 |
non - HDLとは、総コレステロールからHDLコレステロールを引いたもので、善玉コレステロール以外のすべてのコレステロールの数値になります。
頸動脈超音波検査(頸動脈エコー)
脂質異常症による動脈硬化の程度を調べるためには、頸動脈エコーが有用です。
具体的には、以下の4つの項目を測定することで評価していきます。
- 頸動脈の内膜と中膜の厚さ(IMT)
- プラークの厚さ ≧ 1.1 mm
- プラークの性状
- 頸動脈の狭さ(狭窄度)
IMTに関しては、年齢を加味して評価する必要があります。
また、IMTは脳梗塞などを発症するリスクを評価することができます。
プラークとは、動脈の壁にコレステロールが沈着したものです。
心臓の血管にプラークが生じると、狭心症が生じます。
また、プラークが血管で詰まって閉塞することで心筋梗塞や脳梗塞を引き起こします。
脳梗塞を引き起こしやすいプラークは、
- 可動性がある
- 低輝度
- 潰瘍病変
- 脂質コアが大きい
といった特徴があるプラークになります。
胸部CT検査(冠動脈CT検査)
頭部MRI・MRA検査
動脈硬化や動脈瘤の診断に有用です。
狭心症や心筋梗塞といった心臓の病気にはCT検査、脳や首の血管の病気に対してはMRI検査を行うことで、血管のせまいところや閉塞している場所を特定できます。
腹部超音波検査(腹部エコー)
脂質異常症が持続し、進行することで肝臓に脂肪が蓄積し、脂肪肝を引き起こします。
脂肪肝だけであれば、ダイエットや脂質異常症の改善によって正常の肝臓に戻すことが可能です。
一方で、脂肪肝が進行することで肝硬変になってしまうと、もとの正常の肝臓に戻ることはできません。
さらに肝硬変が持続することで、肝臓がんを引き起こします。
脂質異常症のある方は、年に1回、腹部エコーで定期的に肝臓の評価を行うことが推奨されます。
脂質異常症のチェックリスト
以下のチェックポイントに該当する症状がある場合、脂質異常症の可能性があり、精査が必要な可能性があります。

このようなエピソードを認め、最近、血液検査を行っていない場合、一度、内科へ受診しましょう。
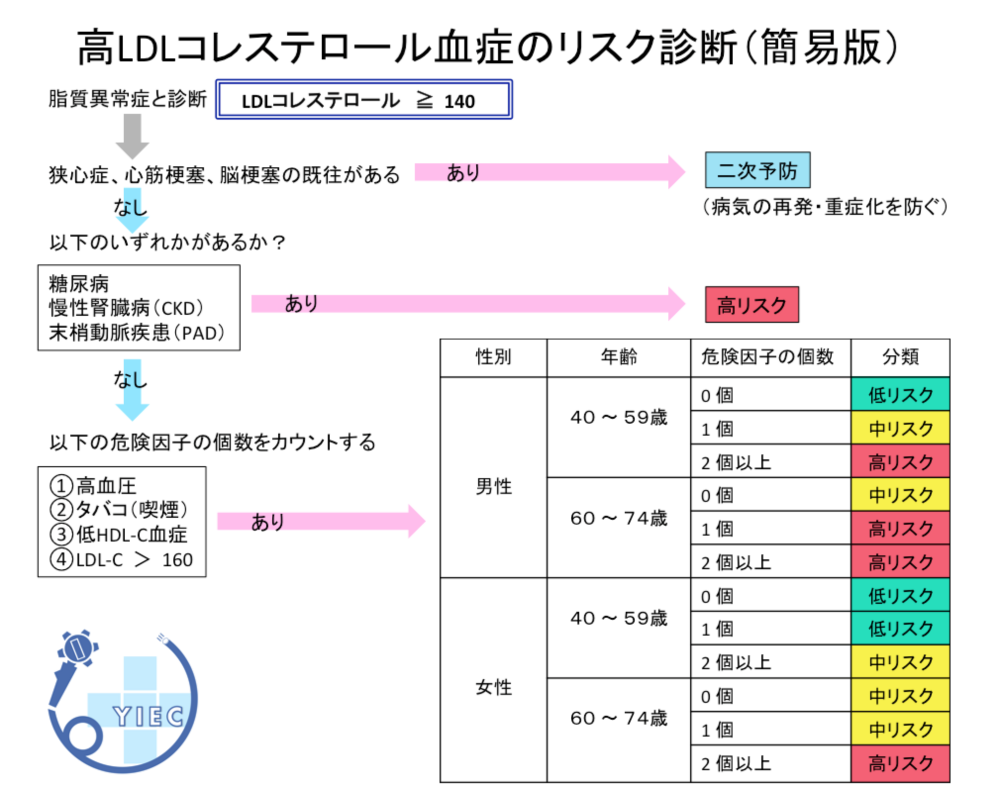
脂質異常症リスク診断
高LDLコレステロール血症と診断された場合、ご自身が狭心症や心筋梗塞のリスクがどの程度あるかを把握しましょう。
リスクは低・中・高リスクの3段階に分けられます。
10年間のうちに予測される狭心症・心筋梗塞・脳梗塞などの発症リスクは、
低リスクで2 %未満、
中リスクで2 〜 10 %未満、
高リスクで10 %以上
となっています。
また、治療の際にコレステロールの目標値が異なりますので、必ずチェックしましょう。
リスク診断のフローチャート
脂質異常症の治療
脂質異常症の治療は大きく分けて、①食事療法、②運動療法、③薬物治療の3つに分けられます。
特に食事療法・運動療法を行い、生活習慣を改善していくことが重要です。
生活習慣の改善には具体的に以下のものが挙げられます。
- 禁煙
- 標準体重の維持
- 動物性脂肪・コレステロールの制限
- 塩分摂取の制限
- 魚・野菜・果物の摂取を増やす
- アルコールの過剰摂取を控える
- 毎日30分以上の有酸素運動
これらを継続したうえで、薬物療法を行うことで治療効果が得られやすくなります。
なお、標準体重とは、身長[m] × 身長[m] × 22 で求められる数値[kg]です。
①食事療法、②運動療法、③薬物療法について、順に詳しく説明します。
1.食事療法
食事療法では、総摂取エネルギーと栄養配分を適正化していきます。
具体的には、以下の点に気をつけていきます。
- 1日のカロリー摂取量と身体活動量を考慮し、標準体重を維持する
- 脂質のカロリーの割合を全体の20 〜25 %とする
- 飽和脂肪酸を総カロリーの4.5 〜 7 %未満とする
- コレステロール摂取量を 200 mg /日未満にする
- n-3 系・n-6系多価不飽和脂肪酸の摂取を増やす
- 炭水化物のカロリーの割合を全体の50 〜 60 %とする
- 食物繊維の摂取を増やす
- 食塩の摂取は、6 g /日未満を目標にする
- アルコール摂取を 25 g /日に抑える
1日の適正な摂取カロリー数
1日の摂取カロリーは、ご自身の身長から計算します。
まずBMI(body mass index)を用いて、ご自身の標準体重を計算します。
標準体重は以下の計算式で求められます。
標準体重 = 身長(m) × 身長(m) × 22
例:身長が170cmであった場合、1.7 × 1.7 × 22 = 63.58 [kg]
そして、その標準体重と身体活動量をかけ合わせることで、1日に摂取する総カロリー数を計算します。
身体活動量は以下の3種類に分けられます。
- 軽労働(デスクワーク主体、主婦など):25 〜 30 × 標準体重
- 中間労働(立ち仕事多い、幼児持つ主婦):30 〜 35 × 標準体重
- 重労働(力仕事が多い職業):35 〜 × 標準体重
例:
身長170cmでデスクワークの場合、
63.58 × 25 〜30 = 1589.5 〜 1907.4 [kcal]
この適正な摂取カロリー数を超えないように、日々の食事に気をつけていきます。
栄養素のバランス
食事は栄養配分を考えて、バランス良く摂ることが大切です。
三大栄養素として、糖質、タンパク質、脂質がありますが、摂取カロリーの割合が、
糖質:50 〜 60%
タンパク質:20%まで
脂質:20 〜 25%
程度になるように調整します。
タンパク質の1日摂取量は、1.0 〜 1.2 [g] × 標準体重 とするようにしましょう。
例:
身長170cmの方のタンパク摂取量
1 × 63.58 〜 1.2 × 63.58
→1日のタンパク摂取量は、63.58 〜 76.3 [g]
食べたほうがいいもの・悪いものの一覧
n-3系脂肪酸を摂取することで、中性脂肪を低下させ、狭心症や心筋梗塞のリスクを低下させることが知られています。
また、n-6系脂肪酸、一価不飽和脂肪酸、食物繊維を摂取することで、コレステロールや中性脂肪を低下させることがわかっています。
食物繊維は1日25 g以上摂取することを目標としましょう。
食べたほうがいい食べ物・悪い食べ物の一覧を以下にお示しします。
食べたほうがいい食べ物・悪い食べ物の一覧
| ○食べたほうが良いもの | ||
|---|---|---|
| n-3系脂肪酸(オメガ3) | n-6系脂肪酸(オメガ6) | カリウムを多く含む食品 |
| 青魚 ・マイワシ ・サンマ ・マグロ ・ハマチ ・ブリ ・サバ など |
調理油 ・コーン油 ・大豆油 ・ごま油 ・ナッツ類 ・レバー ・アワビ ・サザエ ・卵白 など |
海藻類 ・昆布 ・ひじき ・ワカメ 野菜類 ・切り干し大根 ・パセリ ・ほうれん草 ・きゅうり ・ニラ ・小松菜 豆類 ・大豆 ・あずき ・いんげん豆 ・ピスタチオ ・落花生 ・アーモンド 果物類 ・干しぶどう ・アボカド ・バナナ ・メロン ・キウイ など |
| ✗食べてはいけないもの | |
|---|---|
| コレステロール | 飽和脂肪酸 |
| 卵 ・鶏卵 ・ピータン ・鶏肉の皮 ・レバー ・うなぎの蒲焼 魚卵 ・たらこ ・筋子 ・いくら ・キャビア ・するめいか ・あんこうの肝 ・カップラーメン 甘いもの ・シュークリーム ・プリン など |
肉類 ・鶏肉の皮 ・豚バラ肉 ・牛ロース肉 ・ベーコン ・ソーセージ ・ロースハム ・卵黄 ・チーズ ・バター ・ラード ・パーム油 ・生クリーム ・牛脂 ・カップラーメン ・ポテトチップス 甘いもの ・チョコレート ・クッキー ・ビスケット ・ドーナツ など |
その他、ビタミンA、C、Eもバランス良く摂取するよう心がけましょう。
また、食生活の改善に役立つ特定保健用食品(トクホ)を取り入れることも選択肢の1つです。
適切な飲酒量とは?
飲酒量に関しては、アルコール摂取を 1日25 g に抑えることが大切です。
エタノール換算で
男性は 20 - 30 ml /日以下
女性は 10 - 20 ml/日以下
にするようにしましょう。
具体的な例を以下にお示しします。
| 適量の目安(1日の男性の限度) |
|---|
|
タバコ(喫煙)について
喫煙の習慣があることで、動脈硬化を引き起こします。
動脈硬化だけでなく、脳梗塞や心筋梗塞といった脳・心臓の病気の発症リスクを高め、がんやCOPD(慢性閉塞性肺疾患)などのリスクを高めます。
禁煙を行うようにしましょう。
もしタバコを止めるのが難しいようであれば、医療機関での禁煙治療を検討しましょう。
また、タバコを吸わない周りの人も動脈硬化を引き起こしますので、受動喫煙にも注意が必要です。
2.運動療法
運動療法では、有酸素運動とレジスタンス運動(負荷をかけて行う筋力増強運動)の2種類があります。
有酸素運動療の具体例として、
歩行、速歩、スロージョギング、水中運動、エアロビクス、自転車(サイクリング)、スクワット、ダンスなどがあります。
少し汗ばむくらいの運動でOKです。
有酸素運動を行うことで、HDLコレステロールを上昇させ、LDLコレステロールや中性脂肪を下げることが報告されています。
また、心筋梗塞や脳梗塞といった合併症のリスクを改善させます。
有酸素運動では、
1回 20 〜 60分間、毎日行うのが望ましいです。
少なくとも1週間に3回以上(週に150分以上)は行うようにしましょう。
ご高齢の方や、心臓や脳に病気のある方は、運動療法を行わないほうがよいケースもあります。
必ずかかりつけの医師に相談してから、運動を行うようにしましょう。
3.薬物治療
脂質異常症で使用する薬剤の一覧は以下のとおりです。
薬の種類によって効果・副作用が異なるため、患者様それぞれに応じて、どの薬を使用するか判断していきます。
脂質異常症に使用する内服薬と、薬の効果の対応表を以下にお示しします。
内服薬の一覧
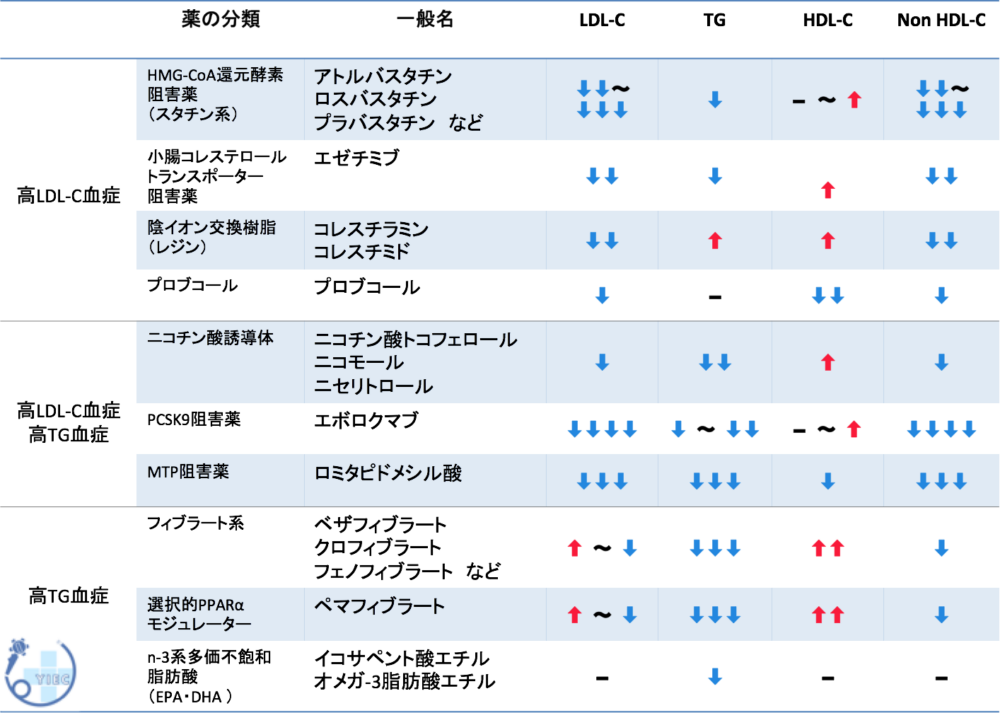
その他、日本では未承認ではありますが、海外では強力なHDLコレステロール上昇作用と中等度のLDLコレステロール低下作用のあるCETP阻害薬(アナセトラピブ、エバセトラピブ、オビセトラピブなど)の有効性が報告されています。
薬の副作用・投与してはいけない方の一覧

これらの薬の効果と副作用を考慮し、患者様一人ひとりに合った薬を処方していきます。
当院では、オンライン診療にて、肥満の治療を行っております(自費診療)。
ご自宅や職場から、約5分の診察で内服薬の処方が可能です。
LINE公式アカウントより、お気軽にご相談ください。
脂質異常症の治療目標
①コレステロールの目標値
HDL−C ≧ 40, 中性脂肪 < 150を目標としましょう。
LDL−Cの目標値に関しては、リスク毎に以下の3つに分類されます。
| 目標値 | |
| 低リスク | LDL−C < 160 (non-HDL-C < 190) |
| 中リスク | LDL−C < 140 (non-HDL-C < 170) |
| 高リスク | LDL−C < 120 (non-HDL-C < 150) |
狭心症・無症候性心筋虚血と診断されている場合、LDLコレステロール < 100 を目標としましょう。
合併症や既往に以下ののいずれかを認める場合、さらに厳格なコントロールが必要です。
- 不安定狭心症
- 急性心筋梗塞
- 家族性高コレステロール血症
- 糖尿病
- 脳梗塞
これらのいずれかがある場合、LDLコレステロール < 70 を目標としましょう。
体重の目標値
目標とする体重は、年齢ごとに異なります。
ご自身の年齢と身長をもとに、以下の計算式から算出してください。
目標体重:
18 〜 49歳:
身長[m] × 身長[m] × 18.5 〜 24.9
50 〜 64歳:
身長[m] × 身長[m] × 20.0 〜 24.9
65 歳以上:
身長[m] × 身長[m] × 21.5 〜 24.9
例:
40歳で身長170cmの場合の目標体重
1.7 × 1.7 × 18.5 〜 24.9 = 53.5 〜 72.0[kg]
脂質異常症の改善法・対処法
脂質異常症の発症を予防するために、悪化を防ぐためには日々の生活で注意することがいくつかあります。
そのなかでも、日常生活ですぐに取り入れられるのは、食事に伴う行動です。
以下の10個の項目を意識することで、摂取エネルギーを減らす効果が期待できます。
さっそく今日から取り入れてみましょう。
- 早食い・ながら食い・まとめ食いを避ける
- よく噛んで食べる
- 1日3食、規則的に食べる
- 食物繊維の多い食材を先に食べる
- 腹八分目を守る
- 食器を小ぶりにする
- 好きなものでも一人前にする
- 寝る前の2時間は食べない
- 手の届くところに食べ物を置かない
- 外食では丼物より定食を選択する
まとめ
脂質異常症を起こす人の80%以上の方が、過食、糖質・脂肪の多い食事、運動不足などの悪い生活習慣が重なっています。
また、脂質異常症は無症状のうちに進行していくため、突然、急性膵炎や心筋梗塞を発症して、重症になっていることに気づくケースも少なくありません。
健診や人間ドックなどで、コレステロールや中性脂肪の高値を指摘された場合、軽視せずに内科へ受診しましょう。
また、年に1回はエコー検査で動脈硬化や脂肪肝の有無をチェックすることも大切です。
脂質異常症に関して、何か気になることがある場合、お気軽に当クリニックへご相談下さい。
参考文献:
日本医師会 動脈硬化性疾患予防のための脂質異常症治療のエッセンス
https://www.med.or.jp/dl-med/jma/region/dyslipi/ess_dyslipi2014.pdf
日本動脈硬化学会 動脈硬化性疾患予防ガイドライン 2022年版
https://www.j-athero.org/jp/wp-content/uploads/publications/pdf/GL2022_s/jas_gl2022_3_230210.pdf
日本老年医学会 高齢者脂質異常症 診療ガイドライン 2017
https://www.jpn-geriat-soc.or.jp/tool/pdf/guideline2017_03.pdf
日本循環器予防学会 循環器疾患予防のための脂質異常症治療の基本
https://www.jacd.info/library/jjcdp/review/56-1_03_masuda.pdf




















